Thuốc Acriptega hỗ trợ điều trị nhiễm HIV
Thuốc Acriptega thuộc nhóm thuốc điều trị bệnh do ký sinh trùng, chống nhiễm khuẩn, kháng virus và kháng nấm. Acriptega được sử dụng trong phác đồ điều trị bệnh suy giảm miễn dịch HIV hay còn gọi là thuốc ARV.
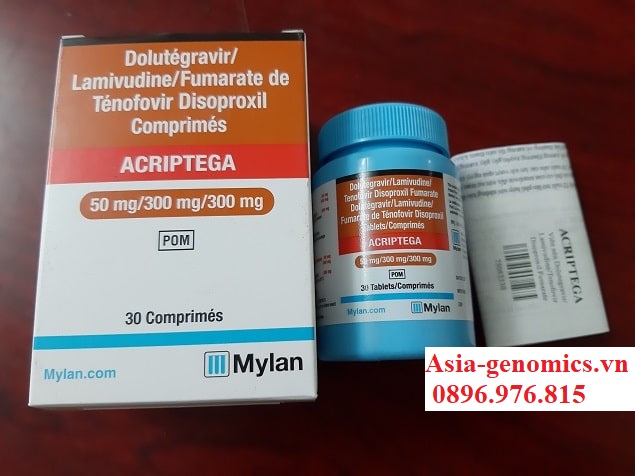
Acriptega là thuốc gì?
Acriptega là sự kết hợp của ba loại thuốc kháng vi-rút – Dolutegraver, Lamivudine và Tenofovir disoproxil fumarate. Nó được sử dụng một mình hoặc cùng với các loại thuốc khác để kiểm soát Virus gây suy giảm miễn dịch ở người (HIV).
Acriptega giúp hệ thống miễn dịch hoạt động tốt hơn bằng cách giảm lượng HIV trong cơ thể. Nó cũng làm giảm nguy cơ biến chứng như ung thư ở người nhiễm HIV.

Thuốc Acriptega được chỉ định trong bệnh gì?
Acriptega được chỉ định để điều trị cho những người nhiễm Virus gây suy giảm miễn dịch ở người (HIV). Nó giúp tăng cường khả năng miễn dịch của cơ thể chống lại HIV để ngăn ngừa hoặc kiểm soát bệnh AIDS (Hội chứng suy giảm miễn dịch mắc phải).
Liều dùng và cách dùng của thuốc Acriptega
Liều dùng
Liều lượng khuyến cáo Acriptega cho người lớn và trẻ em nặng ít nhất 35kg là một viên uống một lần mỗi ngày.
Cách dùng
Sử dụng thuốc này chính xác theo chỉ định. Không được bỏ lỡ một liều thuốc này vì nó có thể ảnh hưởng đến quá trình điều trị của bạn và gây ra những tác dụng nghiêm trọng. Acriptega được dùng bằng đường uống và có thể dùng cùng hoặc không cùng thức ăn.
Dùng thuốc này vào cùng thời điểm mỗi ngày vì điều này có thể giúp tăng hiệu quả của thuốc. Không được ngừng thuốc trừ khi bác sĩ khuyên bạn nên ngừng thuốc.
Không sử dụng thuốc Acriptega trong trường hợp nào?
- Phản ứng quá mẫn trước đây với dolutegraver, lamivudine hoặc tenofovir disoproxil fumarate. Dùng đồng thời với dofetilide
- Nếu bạn đang mang thai
- Nếu bạn đang cho con bú
- Nếu bạn bị bệnh thận
- Nếu bạn mắc bệnh gan như viêm gan b hoặc c
- Nếu bạn bị tiểu đường
- Nếu bạn bị rối loạn chảy máu như bệnh máu khó đông
- Nếu bạn mắc bệnh tim
Thận trọng khi sử dụng thuốc Acriptega
- Không sử dụng Acriptega nếu bạn bị dị ứng với bất kỳ thành phần nào.
- Tránh bỏ lỡ một liều thuốc này.
- Đừng ngừng Acriptega mà không có sự chấp thuận của bác sĩ.
- Tránh uống rượu trong khi sử dụng thuốc này vì nó có thể làm tăng nguy cơ mắc các vấn đề về gan.
Trước khi sử dụng Acriptega, hãy thảo luận những điều sau với bác sĩ hoặc dược sĩ của bạn:
- Dị ứng của bạn. Điều này là do thuốc này có thể chứa các thành phần không hoạt động có thể gây ra phản ứng dị ứng.
- Lịch sử y tế, đặc biệt nếu bạn có bất kỳ vấn đề nào về gan hoặc thận như Viêm gan B hoặc C.
- Tất cả các loại thuốc bạn đang dùng.

Tác dụng phụ thuốc Acriptega
Một số tác dụng phụ có thể xảy ra khi sử dụng thuốc Acriptega bao gồm:
- Mệt mỏi
- Mất cảm giác thèm ăn
- Bệnh tiêu chảy
- Buồn nôn
- Ho
- Phát ban
- Sự chảy máu
- Mất xương
- Đường huyết cao
- Tổn thương gan, thận hoặc tuyến tụy
Tương tác thuốc
Acriptega có thể tương tác với một số loại thuốc. Chẳng hạn như:
- Fampridine
- Carbamazepin/ Oxcarbazepin/ Clarithromycin
- Phenytoin/ Phenobarbital/ Probenecid
- Ketoconazol, Fluconazol, Itraconazol, Posaconazol, Voriconazol
- Bổ sung canxi, bổ sung sắt hoặc vitamin tổng hợp
- St. John’s wort
- Thuốc kháng axit có chứa magie/nhôm
- Atazanavir/ Acyclovir/ Amikacin / Amphotericin B
- Didanosine/ Deferoxime/
- Ibuprofen
- Ketorolac/ Ketoconazole
- Axit Mefenamic/Methadon
- Thuốc Naproxen
- Rifampin
Bảo quản
Bảo quản dưới 30oC
Thuốc Acriptega giá bao nhiêu? Mua thuốc Acriptega ở đâu chất lượng tốt?
Thuốc Acriptega hiện được bán trên thị trường với giá dao động khoảng 850,000₫. Nhà thuốc asia-genomics.vn chúng tôi hiện có bán sản phẩm này. Vui lòng liên hệ với chúng tôi 0896.976.815 để đặt mua sản phẩm và được tư vấn miễn phí.
Câu hỏi thường gặp
1. Thuốc kháng vi-rút có chữa khỏi HIV không?
Thuốc kháng vi-rút không chữa được HIV. Thay vào đó, chúng giúp giảm lượng virus trong cơ thể và tăng cường hệ thống miễn dịch.
2. ARV có gây hại cho gan không?
Một số loại thuốc kháng vi-rút có thể gây nhiễm độc gan, tức là tổn thương gan do thuốc gây ra. Tuy nhiên, các loại thuốc kháng vi-rút gần đây có ít tác dụng phụ hơn.
3. ARV có làm bạn tăng cân không?
Tăng cân là một trong những tác dụng phụ phổ biến nhất được báo cáo khi sử dụng thuốc kháng vi-rút.
4. Ai có thể sử dụng Acriptega?
Acriptega chỉ được sử dụng bởi người lớn và thanh thiếu niên trên 12 tuổi hoặc những người nặng trên 40kg.
5. Acriptega hoạt động như thế nào?
Acriptega hoạt động bằng cách ức chế hoạt động của enzyme phiên mã ngược. Đây là enzyme chịu trách nhiệm sản xuất và nhân lên HIV trong cơ thể.
Chú ý: Thông tin bài viết về thuốc Acriptega với mục đích chia sẻ kiến thức mang tính chất tham khảo, người bệnh không được tự ý sử dụng thuốc, mọi thông tin sử dụng thuốc phải theo chỉ định bác sỹ chuyên môn.
Xem thêm:
- Thuốc Acriptega là gì? Lợi ích của Acriptega như thế nào?
- Công dụng của Acriptega và hình thức sử dụng của Acriptega
- Tính chất dược lý và Hình thức hoạt động của Acriptega
- Các rủi ro và biện pháp phòng ngừa của Acriptega
Nguồn uy tín:
https://healthyungthu.com/san-pham/thuoc-acriptega-co-tac-dung-gi-gia-bao-nhieu/